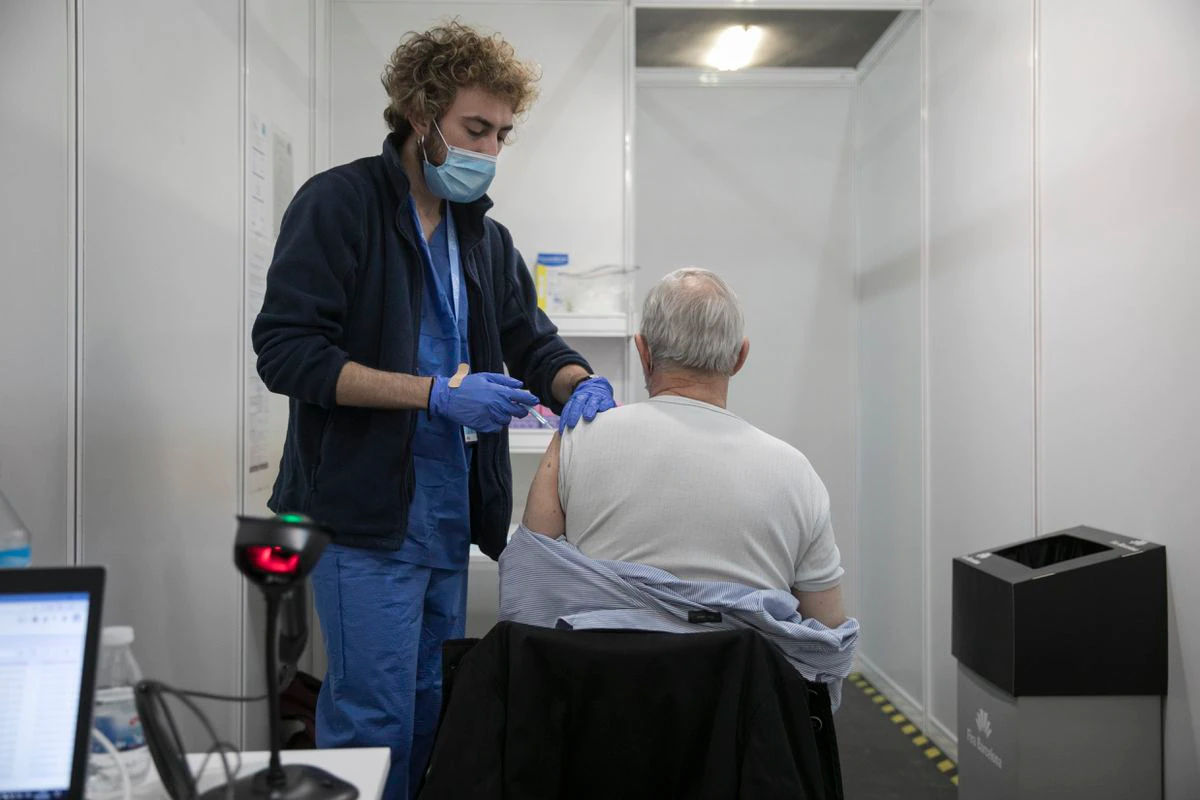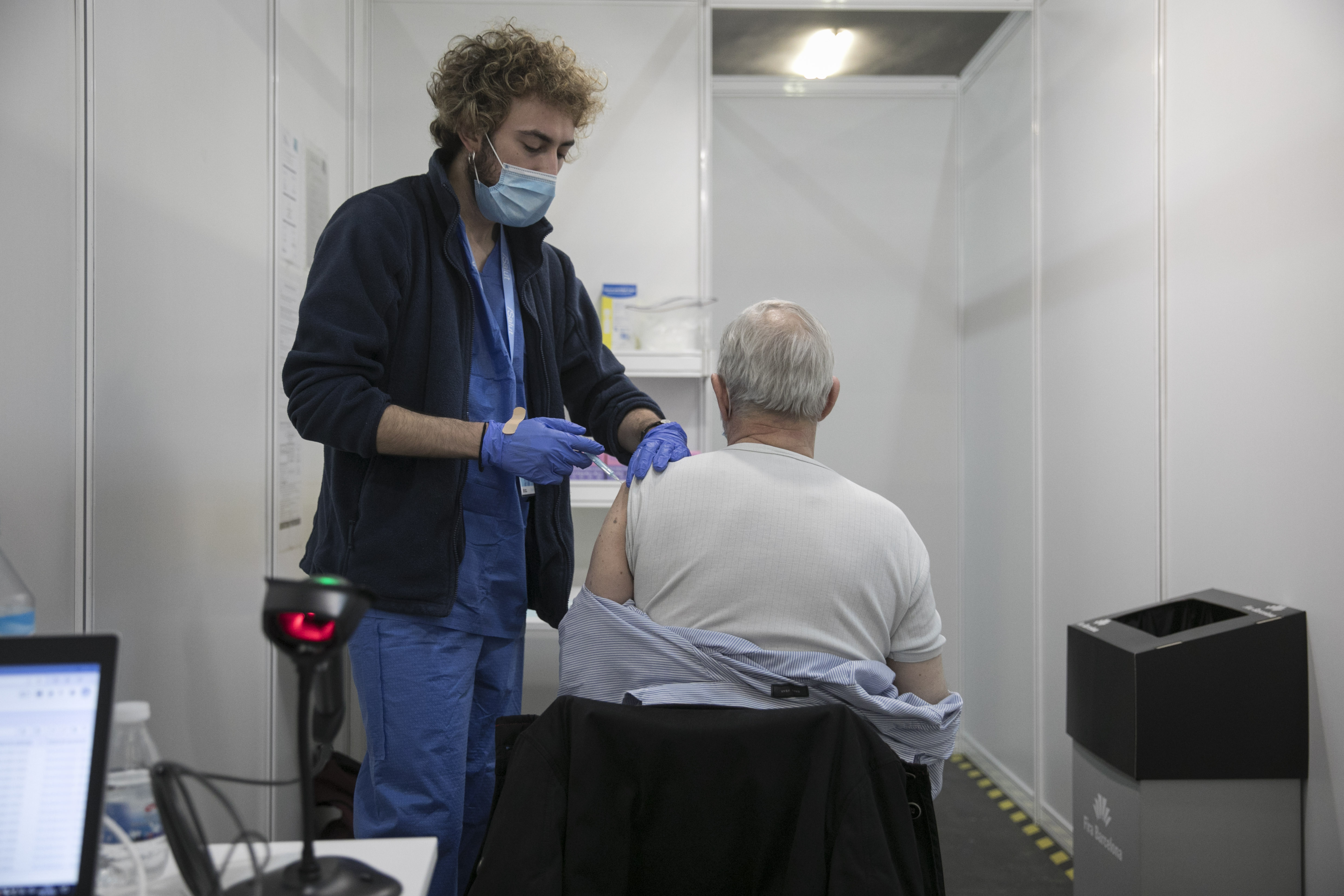
Las vacunas han puesto freno a la covid en España. Los ensayos clínicos ya lo habían constatado antes de iniciar la vacunación masiva, y la reducción de muertes y hospitalizaciones entre los colectivos vulnerables durante 2021 consolidaron la evidencia. Ahora, un estudio del Ministerio de Sanidad sobre el impacto de la campaña masiva de pinchazos en España vuelve a atestiguar ese efecto amortiguador de las vacunas sobre la curva epidémica: la reducción del riesgo de hospitalización y muerte supera el 90% en la mayoría de los grupos de edad. Todas las vacunas comercializadas en España han surtido buen efecto, aunque algunas más que otras: los preparados de ARN mensajero (Pfizer o Moderna) son las más efectivas contra la hospitalización y la muerte, aunque la combinación de la primera dosis de AstraZeneca y una segunda de Pfizer o Moderna reduce un 90% el riesgo de infección, por encima de todas las demás fórmulas. La de Janssen es la vacuna que presenta la efectividad más baja para infección sintomática (56%), pero sigue siendo alta para los efectos más graves de la covid.
Con 37 millones de personas vacunadas (el 78,4% de la población), España se ha convertido en uno de los países con mejores tasas de vacunación y encara el invierno con la incidencia más baja desde el verano de 2020: son 44,5 casos por 100.000 habitantes a 14 días. La protección que confieren las vacunas, sumada a una desescalada progresiva de las medidas de restricción social que pesan sobre la calle, ha propiciado una reducción de la transmisión del virus y ha aliviado la presión asistencial sobre los hospitales: menos de 5% de las camas de cuidados intensivos están ocupadas por pacientes con covid.
Los expertos coinciden en que el efecto de los pinchazos ha sido el arma capital para contener la expansión del virus. “La vacunación de los grupos de mayor edad antes del verano hizo que durante los meses de julio y agosto la incidencia se mantuviera relativamente baja en esos grupos, a diferencia de la incidencia en los grupos de edad de menos de 40 años, en gran medida no vacunados”, recoge el informe de Sanidad. La letalidad, agrega el estudio, también se ha ido reduciendo desde que comenzó la campaña de vacunación: “Este hecho es más evidente en los mayores de 60 años, donde se redujo a la mitad entre la tercera y la quinta onda epidémica”. España ya ha empezado a administrar dosis de refuerzo a los colectivos de mayor edad para evitar que baje la inmunidad: ya se ha inyectado a los ancianos de residencias y a partir de este lunes se combinará la administración de la vacuna de la gripe con una tercera dosis del fármaco contra covid entre los septuagenarios.
El informe de Sanidad plasma con población real lo que referían los científicos en el espacio acotado y controlado de los ensayos clínicos. La efectividad, que indica la proporción en la que se reduce, en la vida real, el riesgo de infección, hospitalización o muerte por covid en las personas vacunadas respecto a las no vacunadas, es elevada para todos los fármacos. Tras estudiar a un grupo de personas vacunadas en junio de entre 50 y 59 años, el único que en ese momento podía recibir las vacunas disponibles, Sanidad concluyó que la reducción del riesgo de infección oscila entre el 64% (Janssen) y el 90% (AstraZeneca y segunda dosis de Pfizer o Moderna). Asimismo, la efectividad frente a la hospitalización se sitúa entre el 86% de Janssen y el 98% del ciclo vacunal completo con Moderna o la llamada pauta heteróloga de AstraZeneca con otra dosis de las vacunas de ARN mensajero.
Precisamente, la combinación de la vacuna anglosueca con Pfizer o Moderna es, a juicio de Alberto Infante, profesor emérito de Salud Internacional de la Escuela Nacional de Sanidad del Instituto de Salud Carlos III, “un nuevo hallazgo”: “Yo había manifestado mis dudas sobre la pauta heteróloga, pero la sensación es que funciona bien”, admite.
En conjunto, sin embargo, las vacunas de ARN mensajero y, en concreto, la de Moderna, resultó tener la mayor efectividad contra la infección sintomática (89%) y las hospitalizaciones. La efectividad contra las defunciones fue del 97% con Pfizer y del 94% con Moderna, mientras que con la de Janssen fue del 89%. La pauta con dos dosis de AstraZeneca tuvo una efectividad contra la infección sintomática del 68%, del 97% contra la hospitalización. El informe no reporta datos sobre defunciones de este último fármaco.
El estudio matiza, no obstante, las limitaciones de la investigación y señala, por ejemplo, que puede haber diferencias de base entre las personas que recibieron los distintos tipos de vacunas y que las oscilaciones de efectividad estén condicionadas más por la población a la que se le aplicó el medicamento que por el fármaco en sí. Por ejemplo, en la vacunación con Janssen se priorizó a grupos vulnerables por su situación socioeconómica, mientras que la de AstraZeneca se limitó, al principio, al personal esencial, como los docentes. Se trata de grupos con dinámicas de vida, protección y exposición diferentes, concuerda Infante.
Janssen ha sido la vacuna que, a pesar de sus buenos resultados, en comparación con las demás, tiene la efectividad más baja. De hecho, en la comparación de riesgos que hace Sanidad en su informe señala que el peligro de infección de cualquier nivel de gravedad durante el mes de agosto fue 2,17 veces mayor para las personas vacunadas con Janssen respecto a las que recibieron la pauta completa de Pfizer. Precisamente, la Ponencia de Vacunas del Ministerio de Sanidad estudia administrar una segunda dosis de ARN mensajero (Pfizer o Moderna) a los casi dos millones de personas que recibieron la vacuna monodosis de Janssen.
Efectividad a medio plazo
Sanidad también ha analizado si la efectividad se mantiene a medio plazo, tras varios meses. “En la población general, los resultados muestran una alta efectividad de las vacunas en los diferentes grupos de edad, que se mantiene en el tiempo incluso transcurridos varios meses de la vacunación y tras la llegada y expansión de la variante delta a finales de junio”, resuelve el estudio. Aunque hay ligeras oscilaciones por grupos de edad. Así, la investigación detalla que, entre los mayores de 80 vacunados de abril a julio, la efectividad se mantiene por encima del 90% contra la infección, hospitalización y muerte; aunque baja ligeramente —entre tres y cinco puntos porcentuales— en el grupo de personas de esta edad vacunadas en marzo. “Es difícil establecer con seguridad si la menor protección se debe a que las personas vacunadas en marzo han perdido parte de la protección de la vacuna, o si se debe a que tenían una efectividad de partida menor”, matiza el estudio.
En las personas de 70 años, cuya vacunación se inició en abril, también se detecta una ligera reducción de la efectividad en los vacunados en ese mes respecto a los que recibieron el pinchazo entre mayo y julio. En los de abril, la efectividad oscilaba entre el 83% y el 86%, mientras en que los vacunados entre mayo y julio iba del 90% al 97%.
Otro estudio, basado en el cruce de registros de vacunación frente a la covid con el sistema de información de pruebas de laboratorio de covid, constató que tanto en el colectivo de 70 a 79 años como entre los octogenarios y personas de más edad hay una caída relativa de la efectividad de entre el 10% y el 30% al cabo de un mes de la vacunación completa. “La diferencia se incrementa con el tiempo transcurrido desde la inoculación del fármaco, llegando a ser el riesgo de infección 2,24 veces mayor en las personas vacunadas en marzo en comparación con las vacunadas en junio”, recoge el informe del ministerio. Aunque matiza que estos resultados son relativos y hay que contextualizarlos: “Un incremento de dos veces sobre un riesgo bajo continúa siendo bajo, no poniendo en riesgo la efectividad del programa”.
Daniel López-Acuña, exdirector de Emergencias de la Organización Mundial de la Salud, pide tratar los datos “con cautela” e insiste en que “está bien vacunar con otra dosis a los grupos de alto riesgo, pero no es necesario generalizarlo” a la población: “Está claro que la efectividad de las vacunas no decae de manera importante como para plantear una tercera dosis. La efectividad sí es menor con la monodosis de Janssen y por eso se plantea otra inyección de una vacuna de ARN mensajero”.
Los expertos consultados señalan que el informe del Ministerio avala unas tendencias conocidas. Infante sintetiza: “El mensaje global es que las vacunas son muy buenas, pero solo con vacunas no resolveremos esta pandemia porque las vacunas también tienen limitaciones”. El salubrista mira con preocupación a la variante delta plus, un subgrupo de la estirpe dominante actualmente en España: “La delta plus dicen que es un poco más transmisible, entre un 10% o un 15%. Su difusión está siendo lenta, pero ya está aquí. Con las vacunas que tenemos, con que tengamos una variante un poco más contagiosa y que se escape un poco a la acción de las vacunas, nos metemos en un problemón”, admite.