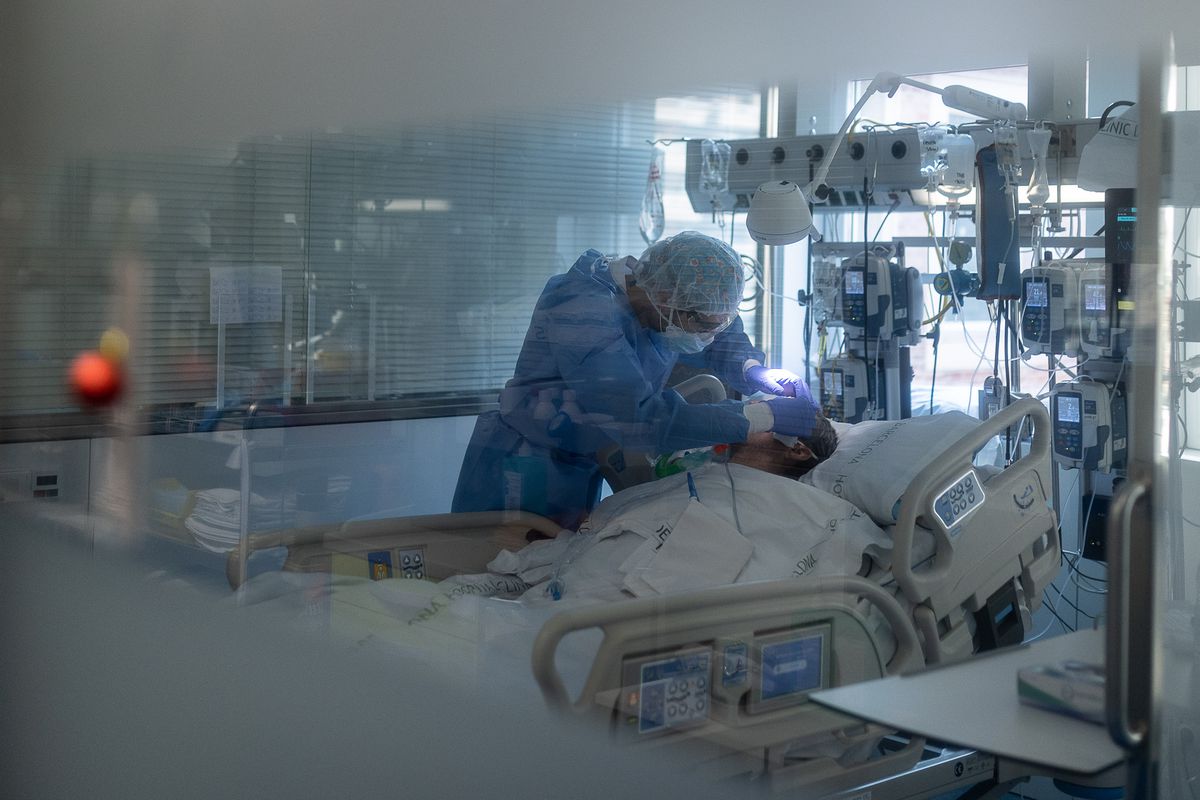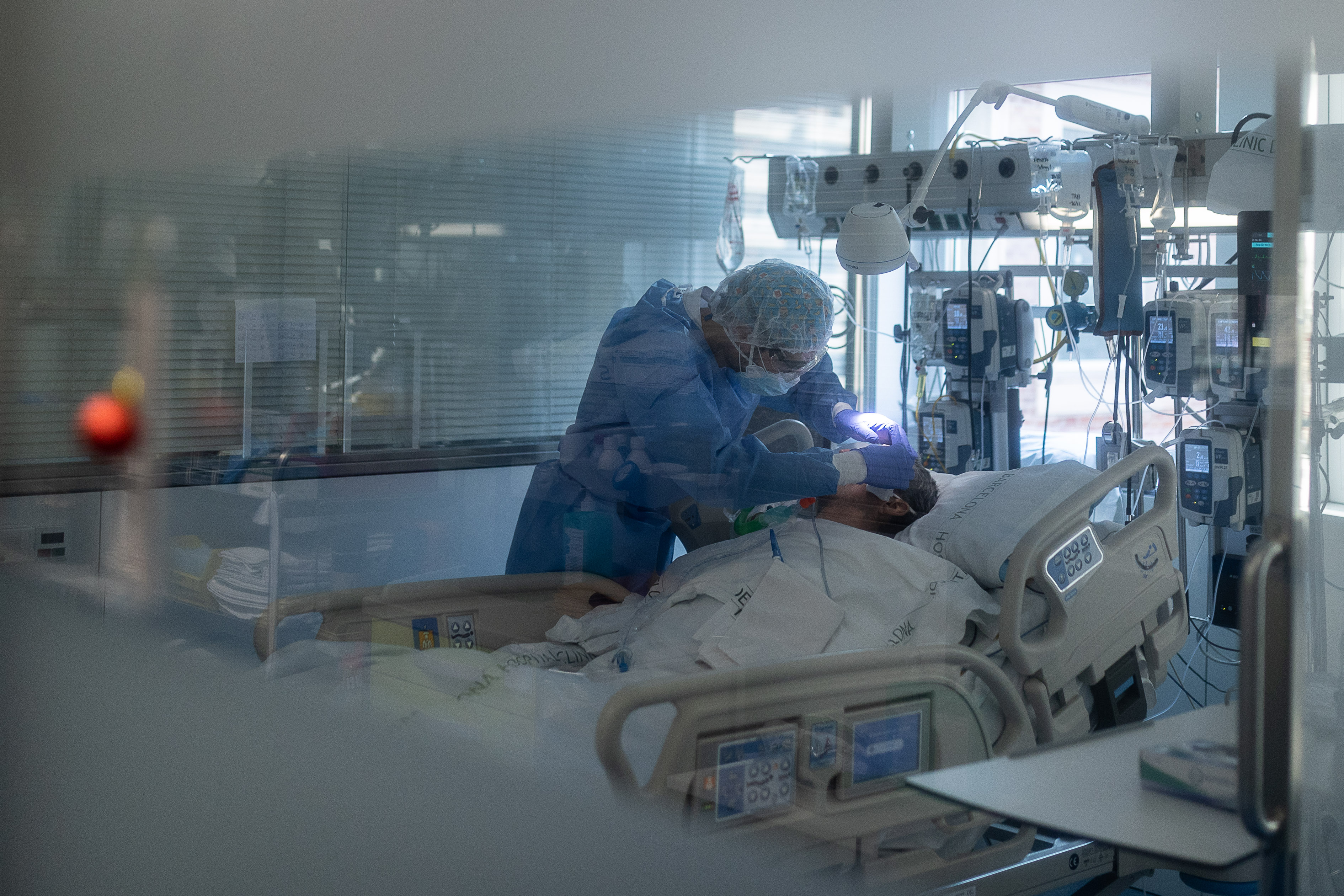
La sexta ola de covid ya ha entrado de lleno en los hospitales españoles, donde hay 12.942 pacientes con coronavirus. El crecimiento de los ingresos es más lento que en las anteriores ondas y la porción de casos graves con respecto a los diagnósticos, mucho menor. Pero un número altísimo de contagios se ha traducido esta semana en una cifra de pacientes hospitalizados superior al pico de la cuarta y la quinta ola, que rondaron los 10.500. La ocupación de las UCI, donde este martes había 1.983 ingresados, ya roza la de la onda del verano (2.031), y se va acercando paulatinamente a la de la cuarta (2.356).
Por el momento son cifras manejables. Varían mucho en función de los territorios y ya hay algunos hospitales tensionados que han tenido que suspender cirugías no urgentes, pero la mayoría no ha llegado a esa situación. El problema es que la ola sigue creciendo con una fuerza nunca vista durante las ondas previas (117.775 casos nuevos este martes, para llegar a una incidencia acumulada de 2.434 diagnósticos por 100.000 habitantes en los últimos 14 días), lo que augura semanas complicadas, tanto en las plantas como en las unidades de cuidados intensivos, donde el pico de ingresos llega con un par de semanas de retraso con respecto al de los casos notificados.
Desde que comenzó la pandemia, uno de los grandes objetivos de las autoridades sanitarias era evitar el colapso sanitario. Más allá de proteger a los más vulnerables de lo que podía ser para ellos una enfermedad mortal, el mantra de aplanar la curva venía dado para esquivar la situación crítica de la primera ola: hospitales saturados, triajes para la admisión de los pacientes con más esperanza para sobrevivir y atención monográfica a una sola enfermedad que descuidaba todas las demás.
La menor gravedad de la sexta ola —en buena parte por el efecto de las vacunas y, no se sabe hasta qué punto, por la menor gravedad intrínseca de la variante ómicron— ha llevado al Gobierno central y a la mayoría de los autonómicos a no imponer limitaciones sociales contundentes. Las medidas que ayudan a evitar contagios también suponen un golpe para una economía que lleva casi dos años sin levantar del todo cabeza.
La apuesta es que el sistema sanitario no llegará a colapsar. O que, si lo hace, puede ser asumible. Para comprobar si el envite es ganador habrá que esperar todavía unas semanas. Los especialistas consultados creen que algunos hospitales pueden llegar al límite hacia finales de este mes. El modelo matemático de Álex Arenas, físico y profesor de la Universitat Rovira i Virgili de Tarragona, indica que los casos pueden empezar a decrecer a partir de mediados de enero, por lo que la ocupación de las UCI puede seguir creciendo entre dos y tres semanas más.
Más información
La saturación del sistema depende de dos variables que todavía no están claras: cuántas personas se infectarán y qué porcentaje de ellas requerirá hospitalización y cuidados intensivos.
Todavía hay margen para atender a muchos más pacientes: en la tercera ola, que marcó las cifras más altas, llegó a haber más de 32.000 ingresados en planta por covid y casi 4.900 en UCI (no existe registro de esta estadística para la primera ola). Pero esas estadísticas fueron sinónimo de colapso en muchos lugares de España. Las cifras que publica el Ministerio de Sanidad pueden resultar engañosas. Según ellas, un 10,58% de las camas hospitalarias están ocupadas por pacientes con covid (algunos de ellos pueden tener covid pero haber ingresado por otras patologías, algo que no aparece diferenciado en las estadísticas oficiales), lo que puede parecer poco, pero es una porción altísima para una sola enfermedad. El porcentaje asciende a un 21,35% de los puestos de cuidados intensivos (aquí sí son todos por covid), de lo que se puede intuir que caben muchos más de los que hay sin grandes problemas, algo que no es cierto.
La vida sigue (más o menos) a pesar de la pandemia y siguen ocurriendo accidentes de tráfico, infartos, operaciones que se complican. Las víctimas de muchas de estas circunstancias requieren ingresar en la UCI, donde según los datos de Sanidad hay más personas por otras patologías (unas 3.000) que por covid (casi 2.000).
El último dato oficial sobre camas estructurales de UCI en España data de 2017, cuando había 4.404. Desde entonces han crecido y la pandemia ha multiplicado la capacidad por más de dos. En los peores momentos se puede disponer de hasta 11.000. Pero un puesto de UCI no es simplemente una cama con un respirador. Es, también, la atención de un personal que no ha variado sustancialmente y que está preparado para dar una atención adecuada a unos 5.000 pacientes. Que las camas, con los ventiladores que se han ido comprando, sumadas a las de los quirófanos (que quedan inutilizados), puedan atender al doble de enfermos no quiere decir que sea una situación óptima.
Cualquier comunidad con más de un 20% de pacientes de covid en las UCI empieza a tener hospitales tensionados (situación que sufren Aragón, Baleares, Cantabria, Castilla y León, Comunidad Valenciana, Madrid, Navarra y La Rioja) y a partir de un 30% la situación comienza a ser complicada (un porcentaje que superan Cataluña y País Vasco).
El perfil de los ingresados
Media docena de neumólogos y especialistas en cuidados intensivos consultados coinciden en que en los casos graves, los cuadros de neumonía son muy similares a los de olas anteriores. La única diferencia, apunta Pedro Landete, de la Sociedad Española de Neumología y Cirugía Torácica (Separ), es que parece que la recuperación resulta algo más rápida. Trabaja en la Unidad de Cuidados Respiratorios Intermedios del hospital Isabel Zendal de Madrid, donde la estancia media ha pasado de “siete u ocho días a cinco”. Son cifras que tendrán que asentarse y estudiarse; pero, si se confirman, un menor tiempo de hospitalización redundará en mayor rotación y capacidad del sistema para atender a más pacientes sin llegar al límite.
Virginia Fraile, de la Sociedad Española de Medicina Intensiva, Crítica y Unidades Coronarias, indica que aproximadamente la mitad de los pacientes en cuidados intensivos están sin vacunar. Esto supone una porción de enfermedad grave muy superior que en los vacunados, que son el 90% de la población adulta y un porcentaje aún mayor en las edades más susceptibles de requerir UCI (a partir de 50 años). “Entre los demás, la mayoría de las personas tienen dos dosis y no llegaron a tiempo para la tercera”, señala.
Los profesionales miran con cierto vértigo la enorme cantidad de contagios, que en mayor o menor medida redundará en un aumento de los ingresos hospitalarios. Jose Luis López Campos, director de formación y docencia de Separ, asegura que el aumento de la presión ya se está notando: “Antes de la sexta ola estuvimos unas semanas casi sin ingresos, algo que no sucedía desde el verano de 2020, tras el confinamiento. Esto nos hizo ver un rayo de luz. Le costó arrancar, pero ya vamos en asenso. Nos quedan días y semanas muy complicadas”.