Madrid.- El COVID-19 afecta fundamentalmente a los pulmones pero en casos graves el daño puede extenderse al corazón, al hígado, los riñones y a partes del sistema neurológico, pero por qué el virus “selecciona” unos órganos y otros no, sigue sin estar claro. Ahora, las matemáticas proponen una nueva explicación.
En concreto, un conjunto de 59 proteínas dañadas por el virus que serían capaces de “viajar” desde el pulmón a otros órganos. Los resultados se publican en la revista Chaos del American Institute of Physics.
La comunidad científica baraja dos hipótesis fundamentales para explicar el daño multiorgánico en los pacientes más graves de COVID-19. Una de ellas es que el SARS-CoV-2, el coronavirus que causa la enfermedad, sea capaz de infectar los distintos órganos de la misma manera que por primera vez entra en una célula humana.
Es decir, usando su proteína Spike (la llave) para unirse a otra llamada ACE2 (la cerradura) que se encuentra en las células humanas. Y es que, la proteína ACE2 es bastante abundante en órganos como el intestino, el cerebro o el corazón, señala a Efe Ernesto Estrada, del Instituto Universitario de Matemáticas y Aplicaciones de la Universidad de Zaragoza y responsable de esta nueva investigación.
Sin embargo, este planteamiento tiene un problema. En las autopsias realizadas a pacientes fallecidos por COVID-19, se detectó virus en pulmones e intestino, pero no en corazón, riñones, hígado o cerebro, por lo que ese mecanismo no es universal para todos los órganos.
La otra hipótesis se basa en la “tormenta de citoquinas”. Las citoquinas son “señales de alarma” del organismo: un agente extraño entra en el cuerpo, se liberan citoquinas y el sistema inmune reacciona y acude a atacar a ese microorganismo extraño (el virus).
Sin embargo, cuando hay una tormenta de estas “señales de alarma” o moléculas, entre ellas una llamada interleuquina 6 (IL-6), el sistema inmune se descontrola y no lucha solo contra el coronavirus, sino que también ataca al propio organismo. Precisamente, se cree que la IL-6 provoca inflamación en órganos más allá de los pulmones.
Pero esta hipótesis también tiene deficiencias. Si se compara un paciente agudo de COVID con otro que padece el síndrome de distrés respiratorio agudo (SDRA) -y sin COVID-, el primero tiene concentraciones de IL-6 de 10 a 200 órdenes de magnitud más bajas que lo que se debería esperar en una persona con el SDRA.
Ambos planteamientos tienen sus evidencias, pero también sus “contraevidencias”, resume Estrada. Por eso, este investigador propone en este trabajo un nuevo mecanismo -a convivir con los otros dos- a partir de ecuaciones matemáticas y de la red de interacción de proteínas.
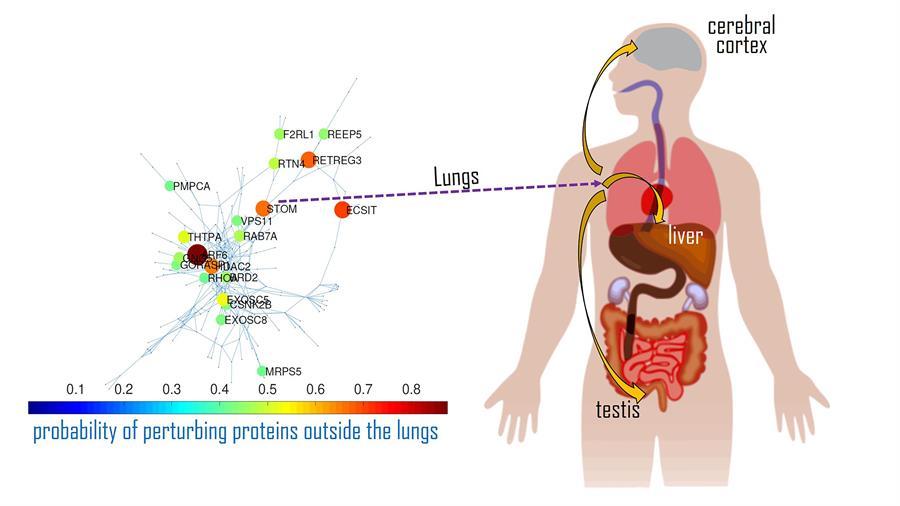
Cuando el virus entra en una célula del pulmón introduce su ARN y 29 proteínas capaces de interaccionar con un total de 240 proteínas humanas, de entre los miles que hay en una sola célula. Estas proteínas crean redes y las matemáticas han hallado cuál de esas primeras proteínas va a perturbar a una segunda, a una tercera.
Para que dos proteínas se encuentren y formen un complejo de interacción, necesitan moverse dentro de la célula de forma subdifusiva, un movimiento que Estrada compara al de un borracho entre una multitud, donde esta supone un obstáculo para el primero.
De manera similar, las proteínas en una célula también tienen que sortear una serie de obstáculos para poder interactuar, y el modelo matemático de este trabajo captura precisamente estos movimientos.
Así, los investigadores encontraron un conjunto de “proteínas vulnerables” (un total de 38) que se expresan -activan- fuera del pulmón y que están relacionadas con 105 tipos de enfermedades en 13 tipos de órganos/sistemas distintos, como el cardiovascular o el hepático.
Estas 38 proteínas vulnerables pueden ser perturbadas por otras proteínas que saldrían ya dañadas desde el pulmón (un total de 59), causando daño en distintos órganos del paciente, esta vez por COVID.
Expertos en medicina responden las dudas de la comunidad hispana sobre el coronavirus.
“Hemos hallado cuáles son las proteínas en el pulmón que activarían o perturbarían esas otras proteínas en los órganos. Estas proteínas serían, por tanto, candidatas a dianas farmacológicas”, concluye Estrada, también de la Fundación Agencia Aragonesa para la Investigación y el Desarrollo (Araid), quien señala que han identificado 12 medicamentos que se podrían usar como inhibidores tanto de las proteínas vulnerables como de sus perturbadores.
Esto habría, no obstante, que comprobarlo en ensayos y estos actuarían tanto sobre las proteínas del pulmón como de los órganos.
¿Y cómo pueden estas proteínas dañadas ya por el virus salir del pulmón y llegar a otros órganos? Se sabe que hay una especie de “taxis”, las vesículas extracelulares, que tanto en condiciones normales como de enfermedad se mueven por el organismo y, en este caso, son las que ayudan a viajar a las proteínas del pulmón.