Empezó con cansancio y un poco de tos. Luego llegó la fiebre. En el centro de salud de Madrid le dijeron que se quedara en casa. Al día siguiente ya no podía respirar bien y le costaba hablar. Su médica de primaria le pidió que se fuera a Urgencias. Era 17 de agosto. En el hospital Gregorio Marañón, una placa, un diagnóstico de neumonía bilateral y el ingreso. Coronavirus. Veinticuatro horas después, la UCI. Y 48 más tarde, una cesárea de urgencia. María Reina estaba embarazada de 31 semanas. En esos pocos días, el miedo y la incertidumbre se colaban por todas partes. Ahora, ya fuera de críticos y con Valeria cogiendo peso en la UCI neonatal, esta mujer de 34 años tiene clarísimo el mensaje a otras embarazadas: un sí rotundo a la vacunación. “Que no lo duden, es mucho más lo que ganas con la vacuna que lo que podrías llegar a perder si te enfermas de covid. Hay que hacerlo”.
Más información
Este imperativo de Reina no hace tanto que lo es. La primera recomendación llegó en mayo, por parte del Ministerio de Sanidad. La más categórica fue a finales de julio, cuando especialistas de ginecología y obstetricia de varios grandes hospitales españoles alertaron de una rápida subida en los ingresos en la UCI y de la muerte de al menos tres gestantes en el mes anterior. Desde entonces, la petición de los médicos es insistente: deben ser inmunizadas, lo avalan los estudios realizados hasta ahora.
Ya en abril, el estudio internacional Intercovid coordinado por la Universidad de Oxford —con un centenar de investigadores de 43 hospitales de 18 países y 2.100 embarazadas—, cifró en un 50% el riesgo de complicaciones durante el embarazo para las madres y los bebés, más de lo que se había registrado al inicio de la pandemia. Virginia Ortega, ginecóloga del Marañón, alude también a los resultados preliminares del registro epidemiológico hecho en Estados Unidos con 36.000 mujeres inmunizadas con dosis de ARN mensajero, Pfizer y Moderna: “Los efectos secundarios son prácticamente iguales que los observados en mujeres de la misma edad no embarazadas. Las consecuencias de no vacunarse son mucho mayores que las de vacunarse”.
El riesgo de no recibir el pinchazo
Frente a ello, los datos de no recibir el suero contra la covid. Entre los 30 y los 39 años, el riesgo de ingreso en la UCI para una embarazada es del 2%, 10 veces más que otra mujer de esa edad. Es la cifra que dio hace dos semanas en una entrevista en este diario Óscar Martínez, ginecólogo del Puerta de Hierro e investigador principal de ObsCOVID, el registro financiado por el Instituto de Salud Carlos III compuesto por una red de 86 grandes hospitales para medir el impacto de la pandemia entre las mujeres embarazadas. La ginecóloga Ortega explica que a la propia inmunología del embarazo hay que sumar, si se padecen, otros factores “como diabetes, hipertensión u obesidad, es clarísimo que el riesgo es bastante alto”.
Y no solo de que empeore el cuadro clínico de la infección. También, dentro de esa gravedad, de necesitar ventilación mecánica e, incluso, de muerte. Los datos hasta ahora de ObsCOVID estiman que el riesgo de fallecimiento asciende a tres por 1.000. “Son magnitudes muy importantes, algo menores en el tramo de edad de 20 a 29 años. Pero en España muchos embarazos se producen bien entrada la treintena”, ahondó Martínez en aquella entrevista.

En este gran hospital madrileño, como en el resto de hospitales españoles, han visto cómo la quinta ola provocaba un número de ingresos de gestantes mucho más elevado que en el resto de etapas de la pandemia. No hay una cifra oficial por centros ni todos la ofrecen. El Marañón da la suya: “En los meses de julio y agosto, hemos tenido 8 embarazadas ingresadas en UCI con covid”. Marta Jover, una de las enfermeras de UCI que trató a Reina y a Valeria, rememora el incremento que han visto durante el verano: “Hemos llegado a tener cuatro o cinco a la vez”.
Noelia González, neonatóloga del centro, suma las cesáreas: “En esta última ola hemos tenido un montón de casos de cesáreas con edades estacionales más inferiores, que son de mucho más riesgo y que han necesitado ingreso en UCI. La evolución de todos ha ido bien, pero con las complicaciones que tiene nacer incluso a veces por debajo de la semana 28”.
Las embarazadas tienen una doble preocupación, casi todas más por el bebe que por ellas mismas
Marta Jover, enfermera de UCI del Gregorio Marañón
Más circunstancias que hay que sumar a las complicaciones que ya supone el coronavirus. “Hay que añadir riesgos de la gestación como son la prematuridad. Nos hemos visto obligados a finalizar de forma prematura muchos de estos embarazos, dado el estado grave de la paciente y la inestabilidad respiratoria”, detalla la ginecóloga. La repercusión no es solo para la paciente, también para las familias. “Muchas de ellas, como están intubadas, no saben lo que están pasando, pero sí sus familiares”, dice.
A otras, conscientes, tienen que comunicarles que hay que acabar la gestación porque si no, sería peor para ellas y para el bebé: “Para ellas el impacto es importante, ellas contaban con que iban a llegar al final del embarazo, con que iban a poder estar con sus niños, con su pareja. Y en estas cesáreas [por la situación pandémica] están solas, encajar eso es complicado”. El componente emocional, añade Jover, la enfermera de críticos, “es muy grande” y también “les afecta físicamente”. “Vienen con miedo. Ya solo entrar en UCI por covid es estresante. Y las embarazadas tienen una doble preocupación, casi todas más por el bebe que por ellas mismas”.
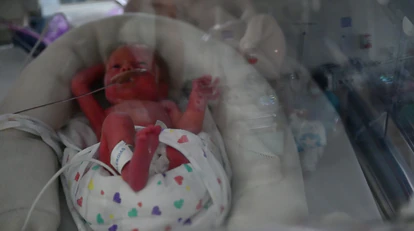
Fue lo que le ocurrió a María, pensando en su hija Valeria, que nació rozando la semana 32. Ahora está cumpliendo 12 días de vida y va subiendo números en la báscula que la calibró por primera vez, con 1,7 kilos. “Sigue con aporte de oxígeno por la semana en la que nació y necesita sonda para comer porque no puede hacerlo por boca, pero no ha tenido ninguna complicación importante y va todo bien”, explica González.
Tiene buen pronóstico. La historia no se torció, pero podría haberlo hecho. Y ese era el miedo de su madre. Sobre todo mientras estuvo en críticos: “Anímicamente es muy fuerte ver a tanta gente pasándolo tan mal. A mi lado había alguien en un estado muy deteriorado. El mismo día que yo ingresé, durmieron e incubaron a otra mujer a mi lado. Eso la golpea a una mucho. Lo pasé mal, tuve miedo, estuve muy asustada”. Tuvo una buena evolución y eso la ayudó a salir adelante. Luego llegó la cesárea.
“Sufrí mucho, lloré mucho. Una siempre espera llegar a término y con 31 semanas no sabes si va a estar bien o mal o piensas cómo voy a salir yo de esto”, recuerda. Salieron las dos, pero por separado. Las circunstancias en las que el virus mantiene a los hospitales, y el hecho de haber sido un parto prematuro, obligó a madre e hija a estar en espacios separados. Cada una a una UCI. Jover, la enfermera, cuenta que al día siguiente Reina le enseñaba fotos de Valeria en el móvil: “Pero me decía que no se la veía bien. Yo pensaba ¿pero cómo la vas a ver bien? Ella lo que quería era abrazarla, pero no podía, ni ver a su marido ni a su familia. Es duro”. Después de casi cinco días, pudo hacerlo.
El peligro por trimestres
Los datos de registro ObsCOVID reflejan que en el primer trimestre no existen evidencias de que el virus incremente el riesgo de aborto o malformaciones. “Pero en el segundo sí la hay de que aumenta el riesgo de muerte fetal intraútero. Al final de este trimestre, como ocurre en el tercero, crece el riesgo de prematuridad. Y para la mujer, el de neumonía, de ingreso en la UCI y de otras complicaciones asociadas, como el tromboembolismo y hemorragias”, explicó Martínez, el investigador.
Todo ello aumenta en el último trimestre: “Cuando además irrumpe la preeclamsia, una afección multiorgánica que eleva la tensión y que también hace necesario adelantar el parto”. Es entonces, dice Ortega, la ginecóloga, cuando han detectado “los efectos secundarios más altos de la enfermedad en embarazadas”.
Insisten en la inyección. Insiste la ginecóloga Ortega, la enfermera Jover, la neonatóloga González, insisten los expertos en general, el Ministerio de Sanidad y la Comunidad de Madrid, que abrió un circuito preferente para inmunizar a embarazadas el 9 de agosto, al que pueden ir en cualquier momento, sin cita. Insiste María Reina, que ahora habla de “la luz al final del túnel” con alguna risa entre medias que frena cuando sigue la frase: “Que se vacunen”. Esa es su recomendación. Lo que no recomienda a nadie es pasar por donde ella ha pasado. Jover tampoco: “Hay muchos casos en la UCI, muchos salen bien, pero otros salen mal”.
Suscríbete aquí a nuestra newsletter diaria sobre Madrid.
